Eine Vorbeugung von Lungenkrebs ist nicht wirklich möglich. Sie können nur die Risikofaktoren möglichst geringhalten, sich sportlich betätigen sowie sich ausgewogen und gesund ernähren. Es ist auch unumstritten, dass eine frühe Erkennung den Therapieerfolg erhöht, doch bisher gibt es noch keine effektive Früherkennung für Lungenkrebs.
Über Lungenkrebs

Das Wichtigste in Kürze
Lungenkrebs – in der Fachsprache auch Lungen- oder Bronchialkarzinom genannt – umfasst bösartige (maligne) Tumore, die aus Lungengewebe entstehen. Sie schädigen das Lungengewebe und schränken die überlebenswichtige Funktion der Lunge ein.
In der Schweiz ist Lungenkrebs bei Männern die zweit- und bei Frauen die dritthäufigste Krebsart – weltweit sogar die häufigste. Jedes Jahr erhalten schweizweit ca. 2700 Männer und 1900 Frauen die Diagnose „Lungenkrebs“. Das mittlere Erkrankungsalter liegt dabei bei ca. 70 Jahren. Doch was genau ist Lungenkrebs? Expertinnen und Experten unterscheiden beim Lungenkarzinom zwischen zwei Formen:
- Kleinzelliger Lungenkrebs (small cell lung cancer, SCLC)
- Nicht-kleinzelliger Lungenkrebs (non small cell lung cancer, NSCLC)
Die beiden Formen unterscheiden sich in ihrem Verlauf und den Behandlungsmöglichkeiten. Hier erfahren Sie alles Wissenswerte über den nicht-kleinzelligen Lungenkrebs (NSCLC), welcher mit ca. 90 Prozent der diagnostizierten Fälle die häufigste Form von Lungenkrebs ist.
Was ist Lungenkrebs
Unser Körper besteht aus Milliarden von Zellen, die sich teilen, um alte Zellen durch neue Zellen zu ersetzen. Dieses fein regulierte System sorgt dafür, dass immer die richtige Anzahl an Zellen im Körper vorhanden ist. Bestimmte Faktoren können jedoch das Erbgut schädigen und so eine gesunde Körperzelle in eine (entartete) Krebszelle verwandeln. Krebszellen sprechen oft nicht mehr auf die Signale des Körpers wie beispielsweise Stopp-Signale bei der Zellteilung an und vermehren sich dann unkontrolliert: Es entsteht ein Tumor. Zudem können Krebszellen in benachbartes Gewebe eindringen und sich so – über die Blut- und Lymphbahnen sogar im gesamten Körper – verbreiten, wodurch Metastasen entstehen können. Metastasen sind Tochtergeschwulste, die sich an anderen Körperstellen durch wandernde Tumorzellen bilden können.
Die Lunge
Die Lunge besteht aus zwei Lungenflügeln, welche wiederum aus Lungenlappen bestehen – der linke aus zwei und der rechte aus drei. In der Struktur ähnelt die Lunge einem Baum: Von der Luftröhre (Trachea) gehen die Hauptbronchien (grosse Äste) ab, die sich in der Lunge weiter in kleinere Bronchien (kleine Äste) und Bronchiolen (Zweige) verzweigen. Am Ende der kleinsten Bronchiolen sitzen insgesamt etwa 300 Millionen Lungenbläschen (Alveolen ≙ Blätter), in denen der Gasaustausch stattfindet. Beim Einatmen nehmen wir Sauerstoff auf, der für zahlreiche Stoffwechselprozesse benötigt wird, und geben Kohlenstoffdioxid beim Ausatmen wieder ab.

Im Podcast Leben mit Krebs kommen Betroffene, Angehörige und Expertinnen und Experten zu Wort, um über die innere Haltung und Kommunikation bei Krebs zu sprechen. In den Staffeln werden die verschiedenen Perspektiven der Betroffenen und Angehörigen beleuchtet, typische Fallstricke benannt und Tipps ausgetauscht.
Die Ursachen von Lungenkrebs
Es gibt Risikofaktoren, welche die Entstehung von Lungenkrebs begünstigen können. Sie werden in erworben (exogen) und genetisch (endogen) unterteilt. Erworbene Risikofaktoren entstehen durch äussere Einflüsse, die Körperzellen schädigen und zu Erbgutveränderungen (Mutationen) führen können. Dazu gehören beispielsweise:
- Rauchen (auch Passivrauchen)
- Berufliche Einflüsse (Kontakt mit krebserregenden Substanzen wie zum Beispiel Polyzyklische Aromatische Kohlenwasserstoffe (PAK), Quarzstäube, Cadmium oder Chrom in der Bau- und Chemieindustrie, im Bergbau, in KFZ-Schlossereien und Lackierereien)
- Hohe Schadstoffbelastung (Asbest, Feinstaub und Abgase)
- Strahlenbelastung (Röntgen oder natürliches Radon)
- Chronische Infektion der Lunge
Das bedeutet aber nicht, dass Sie zwangsläufig an Lungenkrebs erkranken, wenn Sie einem oder mehreren der Risikofaktoren ausgesetzt sind. Zudem können eine Änderung des Lebensstils oder bestimmte Schutzmassnahmen bei der Arbeit das Risiko für eine Erkrankung minimieren.
Aber auch, wenn Sie vollkommen gesund leben, kann Lungenkrebs durch einen Zufall ausgelöst werden und auch ohne einen Auslöser von aussen entstehen – entweder durch eine genetische Vorbelastung oder durch eine spontane Mutation. So eine Erbgutveränderung kann auftreten, wenn bei der Verdopplung der DNA vor der Zellteilung ein Fehler auftritt, der nicht korrigiert wird. Aufgrund der genetischen Vorbelastung haben Kinder, deren Eltern an Lungenkrebs erkrankt sind, ein doppelt so hohes Risiko selbst zu erkranken als Kinder, in deren Familie kein Bronchialkarzinom aufgetreten ist.
Lungenkrebs kann sowohl durch externe Risikofaktoren als auch durch genetische Faktoren (endogen) verursacht werden.
Anzeichen und Symptome bei Lungenkrebs
Wie bei vielen Krebserkrankungen, so sind auch bei Lungenkrebs die Symptome nicht immer eindeutig. Es gibt initiale Symptome, die auf den Primärtumor in der Lunge zurückzuführen sind, sowie Metastasen-bedingte Symptome, die durch Tochtergeschwülste des Tumors (Metastasen) in anderen Körperregionen entstehen. Folgende initiale Symptome können unter anderem bei einem Lungenkarzinom auftreten – doch nicht jedes dieser Symptome deutet zwangsläufig auf einen Tumor hin:
- Langanhaltender Husten, der sich plötzlich verschlimmert
- Wochenlanger trockener oder feuchter Husten, teils mit blutigem Auswurf
- Luftnot, Kurzatmigkeit und pfeifende Atemgeräusche
- Schmerzen in der Brust
- Heiserkeit, Halsschmerzen und Schluckbeschwerden
- Bronchitis oder Erkältung, die auch bei Behandlung nicht besser wird, wiederkehrende Atemwegsinfekte
- Schmerzen, z. B. Kopf- oder Brustschmerzen
- Allgemeiner Kräfteverlust und Schwächegefühl
- B-Symptome: ungewollter Gewichtsverlust, Appetitlosigkeit, Fieber und Nachtschweiss
Mögliche Metastasen-bedingte Symptome können unter anderem folgende sein:
- Schwellung der Lymphknoten (bei Lymphknotenmetastasen)
- Schwindel, Gleichgewichtsstörungen, Verwirrtheit, Krampfanfälle, Lähmungen, Kopfschmerzen sowie Wesensveränderungen (bei Hirnmetastasen)
- Gelbsucht (Gelbfärbung von Haut und Augäpfeln) oder Juckreiz (bei Lebermetastasen)
- Knochenschmerzen oder Brüche (bei Knochenmetastasen)
- Rücken- oder Bauchschmerzen, Blutungen oder selten Dysfunktion der Nebennieren (bei Nebennierenmetastasen – sind aber eher selten)
Zu Beginn verläuft die Erkrankung oft symptomfrei und zehn Prozent der Patientinnen und Patienten weisen bei der Diagnose keine Symptome auf. Dies führt dazu, dass Lungenkrebs oft erst spät entdeckt wird, da die Patientinnen und Patienten entweder zu spät zur Ärztin/Arzt gehen oder die Überweisung zur Fachärztin / Facharzt sich länger hinzieht. Eine Diagnose in einem frühen Stadium der Erkrankung ist meist Zufall – etwa 80 Prozent der Patienten und Patientinnen erhalten ihre Diagnose erst im fortgeschrittenen oder metastasierten Stadium. Je früher das Bronchialkarzinom diagnostiziert wird, desto besser lässt es sich behandeln.
Diagnose von Lungenkrebs
Achten Sie auf sich sowie auf mögliche Anzeichen, die Ihnen ungewöhnlich vorkommen und auf ein Lungenkarzinom hinweisen können. Denn je früher ein Lungenkarzinom entdeckt wird, desto besser ist es behandelbar. Dabei kommen verschiedene Diagnoseverfahren zum Einsatz. Ziel ist es, den Tumor möglichst genau zu bestimmen, um die beste Therapie festlegen zu können. Folgende Untersuchungen kann der Arzt/die Ärztin als erstes durchführen und werden daher Basisdiagnostik genannt:
- Anamnese und körperliche Untersuchung
- Blutuntersuchung
- Bildgebende Verfahren (CT)
- Histologische Untersuchungen (z. B. Bronchoskopie zur Biopsiesicherung)
- Molekularbiologische Untersuchungen (Sequenzierung)
- Immunhistologische Untersuchungen (Immunoassays)
Hier ist wichtig für Sie zu wissen, dass eine gute und zuverlässige Diagnostik wichtig ist und es eine gewisse Zeit dauern kann, bis die Ergebnisse vorliegen. Es ist möglich, dass Sie – auch wenn es verständlicherweise schwerfällt – einige Zeit auf die Analyse warten müssen. Bei der Computertomografie erhalten Sie die Ergebnisse in einigen Tagen. Bei Immunhistologischen Untersuchungen kann es jedoch ein paar Tage und bei einer molekularbiologischen Untersuchung je nach Testmethode bis zu zwei Wochen dauern. Wenn Sie Fragen zu den diagnostischen Verfahren oder zu den Ergebnissen haben, scheuen Sie sich nicht, diese Ihrem Arzt/Ihrer Ärztin oder dem Behandlungsteam zu stellen. Je besser Sie Ihre Erkrankung verstehen, desto besser können Sie in die Entscheidung mit einbezogen werden.
Nehmen Sie zu den Arztgesprächen eine Begleitperson mit – vier Ohren hören mehr als zwei. Das geht auch über Telefon oder Videoanruf. Notieren Sie sich Ihre Fragen vorher und schreiben Sie – oder Ihre Begleitung – die Antworten mit.
Anamnese, körperliche Untersuchung und Blutuntersuchung
Bei einem Verdacht auf Lungenkrebs macht sich Ihr Arzt/Ihre Ärztin zuerst in einem ausführlichen Gespräch (Anamnese) ein Bild von Ihrer bisherigen Krankheitsgeschichte. Dabei fragt er/sie Sie beispielsweise nach Ihren Lebensgewohnheiten, potenziellen Risikofaktoren, aktuellen Beschwerden und bestehenden Erkrankungen, wozu auch familiäre Vorerkrankungen gehören. Bei der folgenden körperlichen Untersuchung misst der Arzt/die Ärztin beispielsweise Blutdruck, hört Herz und Lunge ab, kontrolliert die Lymphknoten und tastet den Bauchraum ab.
Zusätzlich nimmt der Arzt/die Ärztin Ihnen Blut für die Laboruntersuchung ab. Aus dem Blutbild und einigen anderen Werten wie Leber- und Nierenwerte kann er/sie dann Rückschlüsse auf den gesundheitlichen Zustand ziehen.
Bildgebende Verfahren
Es gibt verschiedene bildgebende Verfahren, die bei der Diagnose eines Bronchialkarzinoms zum Einsatz kommen können. Zuerst wird meist mittels Computertomographie (CT) festgestellt, ob ein Tumor in der Lunge vorhanden ist und ob er sich schon in benachbartes Gewebe oder Lymphknoten ausgebreitet hat. Die CT kann auch Bereiche der Lunge darstellen, die von anderen Strukturen des Brustraums überlagert und deswegen im Röntgenbild oder beim Ultraschall nicht sichtbar sind. So erhält der Arzt/die Ärztin genaue Informationen über die Grösse, die Lage und die Ausdehnung des Tumors sowie eine mögliche Ausbreitung auf andere Organe. Eine noch exaktere Bestimmung ist mit der Positronen-Emissions-Tomographie-CT (PET-CT) möglich. Alternativ dazu kann eine Magnetresonanztomographie (MRT) eingesetzt werden.
Histologische Untersuchungen
Histologie ist die Lehre von Geweben. Hierbei wird das Tumorgewebe genauer untersucht. Die Gewebeentnahme kann entweder im Rahmen einer Bronchoskopie oder einer transthorakalen (durch den Brustkorb hindurch) Punktion gewonnen werden. Dabei werden Gewebeproben aus der Lunge und dem Tumor entnommen und dann unter dem Mikroskop untersucht.
Bei der Lungenspiegelung führt der Arzt/die Ärztin einen biegsamen dünnen Schlauch durch den Mund oder die Nase über die Luftröhre bis in die Lunge, um Gewebeproben oder Zellen durch eine Spülung (Lungenlavage) oder einen Bürstenabstrich zu entnehmen. Auf diese Weise kann zum Beispiel festgestellt werden, ob der Tumor gut- oder bösartig ist. Die Lungenspiegelung ist die wichtigste Methode zur Diagnosesicherung.
Kann bei einer Lungenspiegelung kein Gewebe gewonnen werden, entnimmt der Arzt/die Ärztin Gewebeproben durch eine transthorakale Punktion. Dabei wird das Gewebe mithilfe einer dünnen Nadel (Feinnadelbiopsie) gewonnen, zum Beispiel vom Tumor oder aus den Lymphknoten. Eine besondere Form der Biopsie ist die Mediastinoskopie, welche Proben aus den Lymphknoten im Raum zwischen den Lungenflügeln entnimmt. Dadurch kann der Arzt/die Ärztin unter anderem das Tumorstadium bestimmen oder erkennen, ob die Lymphknoten schon befallen sind.
Warum ist der Arzt/die Ärztin so besonders an den Lymphknoten interessiert? Sie sind für die Bestimmung des Stadiums und die anschliessende Behandlung von grosser Bedeutung. Denn von den Lymphknoten aus können sich Tumorzellen leicht im restlichen Körper verteilen. Deswegen ist es wichtig, genau zu untersuchen, ob und in welchem Ausmass sie betroffen sind.
Eine Untersuchungsmethode, die keinen Eingriff erfordert, ist die Untersuchung des Auswurfs (Sputum). Dabei wird der Auswurf analysiert, der beim Husten abgegeben wird. Er enthält Zellen der Schleimhaut aus den Bronchien oder anderen Teilen der Lunge, welche dann untersucht werden können. Diese Methode ist allerdings nicht besonders aussagekräftig.
Anhand der histologischen Eigenschaften lässt sich der NSCLC in vier Unterformen unterteilen:
- Adenokarzinom (entsteht aus den Zellen des Drüsengewebes der Lunge)
- Plattenepithelkarzinom (entsteht aus den Schleimhautzellen im Bereich der Bronchien)
- Grosszelliges Karzinom (wenn weder ein Adeno- noch ein Plattenepithelkarzinom vorliegt)
- Sonstige nicht-kleinzellige Lungenkarzinome
Molekularbiologische Untersuchungen
Eine Krebserkrankung entsteht durch Mutationen im Erbgut. Diese Erbgutveränderungen können das Zellwachstum anregen und dafür sorgen, dass sich Tumorzellen unbegrenzt teilen. Solche Mutationen, die das Zellwachstum fördern, heissen Treibermutationen. Es sind zahlreiche solcher Mutationen bekannt. Die häufigsten bei Lungenkrebs sind: KRAS-Mutation, EGFR-Mutation, ALK-Translokationen, BRAF-Mutation, ROS1-Translokationen und NTRK-Fusion. Welche Mutationen genau vorliegen, kann sehr verschieden sein und hat einen grossen Einfluss auf die Wahl und Wirksamkeit der Therapie. Sie dienen als Biomarker und geben Hinweise darauf, welche Therapie benötigt wird. Aus diesem Grund ist es für den bestmöglichen Therapieerfolg sehr wichtig, den Tumor auf Mutationen hin zu untersuchen.
Verschiedene Mutationen bei Lungenkrebs:
- KRAS-Mutation: Hier liegt eine Mutation im KRAS-Gen vor, durch die es zu vermehrten und unkontrollierten Zellteilungen kommt.
- EGFR-Mutation: Der epidermale Wachstumsfaktor-Rezeptor (EGFR) ist ein Molekül auf der Zelloberfläche. Bei einer Mutation in diesem Gen ist der EGFR dauerhaft aktiviert und verursacht so eine unkontrollierte Zellteilung.
- ALK-Translokation: Normalerweise ist das Protein anaplastische Lymphomkinase (ALK) nur selten in unseren Körperzellen aktiv. Liegt in diesem Gen jedoch eine Mutation vor, ist die ALK dauerhaft aktiv und fördert so das unkontrollierte Wachstum des Tumors.
- BRAF-Mutation: Hierbei liegt eine Mutation im BRAF-Gen vor, welche die BRAF Serin-Threonin-Kinase dauerhaft aktiviert und so zu einer übermässigen Vermehrung der Tumorzellen führt.
- ROS1-Translokation: Veränderungen im ROS1-Gen bewirken ebenfalls eine übermässige Vermehrung der Tumorzellen. Sie sind sehr selten und sehr ähnlich zu der ALK-Translokation.
- NTRK-Fusion: Durch spezielle Mutationen (sogenannte Translokationen) der NTRK-Gene mit anderen Genen können Fusionsproteine entstehen, die das Tumorwachstum fördern können.
Doch wie werden solche Mutationen bestimmt? Dafür wird eine genetische Untersuchung durchgeführt. Aus der durch eine Biopsie gewonnen Tumorprobe wird die DNA der Zellen isoliert und auf Veränderungen untersucht. So können Mutationen entdeckt werden. Hierbei kommt besonders das Next-Generation-Sequencing (NGS) zum Einsatz. Mit seiner Hilfe können die DNA-Proben in einer hohen Geschwindigkeit und mit hoher Genauigkeit analysiert werden. So kann das Erbgut – im Gegensatz zu früher – auf mehrere Mutationen gleichzeitig untersucht werden.
Alternativ zur herkömmlichen Biopsie kann die Tumor-DNA auch aus dem Blut der betroffenen Person gewonnen werden. Diese moderne Methode nennt man Flüssigbiopsie – sie kann bereits winzige Mengen an Tumorerbgut im Blut nachweisen. Sie wird jedoch nicht bei der Erstdiagnose eingesetzt, sondern erst im Verlauf der Erkrankung.
Prof. Daniel Betticher erklärt im Videointerview, warum es wichtig ist, den Mutationsstatus seines Lungenkrebses zu kennen und welche Vorteile zielgerichtete Medikamente für Betroffene haben.
Immunhistologische Untersuchungen
Durch eine immunhistologische Untersuchung können noch andere Biomarker bestimmt werden, die eine wichtige Rolle für die Therapieentscheidung spielen. Bei Lungenkrebs ist das beispielsweise PD-(L)1. Diese Strukturen können auf der Oberfläche von Tumorzellen vorhanden sein und bieten dann einen guten Angriffspunkt für eine Immuntherapie.
Biomarker, die ein Ansprechen der Therapie vorhersagen, werden prädiktive Biomarker genannt.
Einteilung in Krankheitsstadien bei Lungenkrebs
Die Einteilung des NSCLC in Stadien dient dazu, genau festzulegen, wie weit der Krebs fortgeschritten ist. Neben der Lage und Grösse des Tumors spielt es eine bedeutende Rolle, ob der Krebs bereits Lymphknoten im Brustraum befallen oder Metastasen in anderen Organen (Fernmetastasen) gebildet hat. Diese Einteilung fliesst ebenfalls in die Entscheidung mit ein, welche Therapie am besten geeignet ist.
Lungenkrebs lässt sich anhand der sogenannten TNM-Klassifikation einteilen:
Kategorie | Beschreibung |
|---|---|
KategorieT (Tumor) | BeschreibungGibt die Grösse des Tumors an (T1 bis T4, T1 ist die kleinste Kategorie) |
KategorieN (lat. Nodus, Knoten) | BeschreibungBesagt, ob und wie viele Lymphknoten befallen sind (N0 bis N3, bei N0 sind keine Lymphknoten befallen) |
KategorieM (Metastasen) | BeschreibungGibt an, ob Metastasen vorhanden sind (M0 bis M1, M0 heisst keine Metastasen) |
Tabelle 1: TNM-Klassifikation
Zudem erfolgt die Stadieneinteilung nach den sogenannten UICC-8-Kriterien:
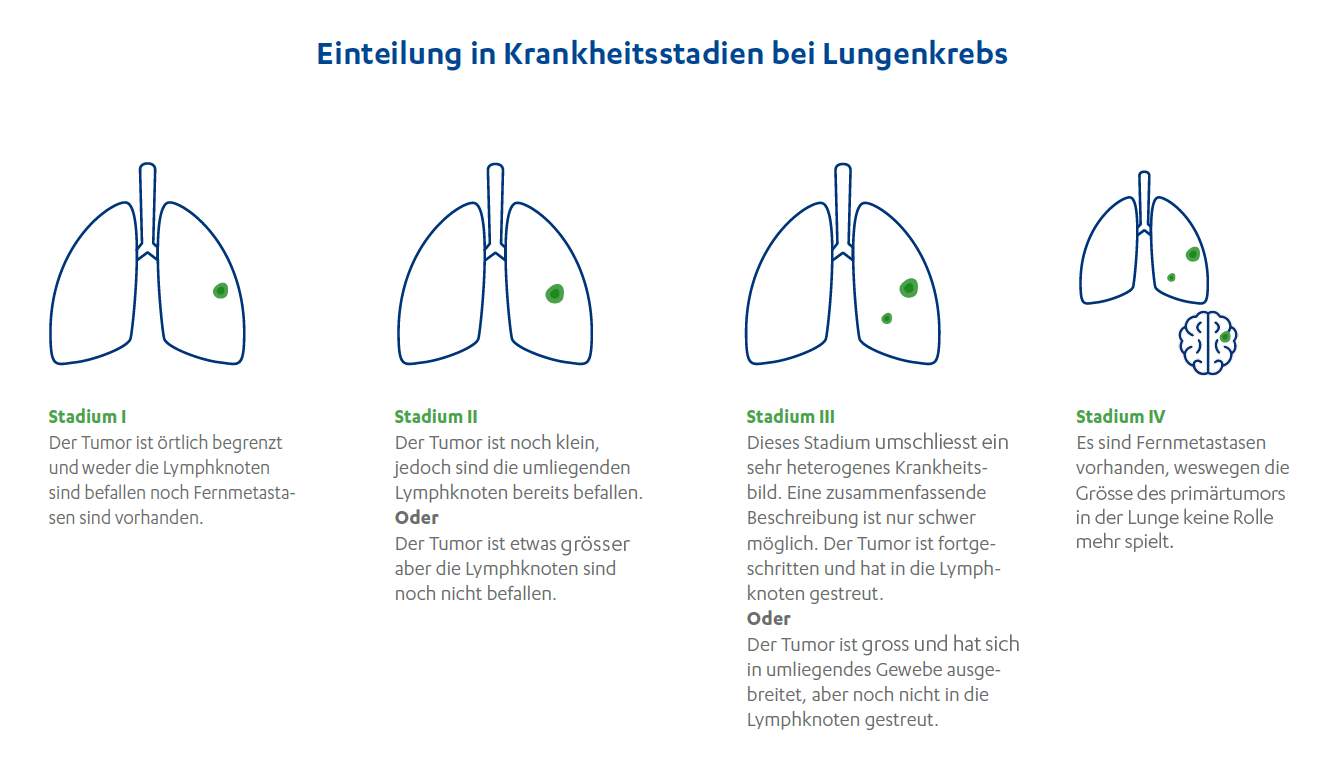
Übersicht der Stadien bei Lungenkrebs
Metastasen bei Lungenkrebs
Metastasen treten im fortgeschrittenen Stadium oder auch bei einem wiedergekehrten (rezidiviertem) Lungenkarzinom auf. Dabei können sie in unterschiedlichen Bereichen des Körpers vorkommen. Besonders häufig sind die Lymphknoten, die Knochen, die Leber, die Nebenniere und das Gehirn betroffen. Es können sich aber auch neue Tumoren im gleichen oder im anderen Lungenflügel bilden.
Um diese Metastasen zu entdecken, gibt es verschiedene Untersuchungsmöglichkeiten, wie beispielsweise ein MRT, PET-CT oder CT vom Kopf oder von anderen Teilen des Körpers. Eine Ergänzung zur Bestimmung von Knochenmetastasen ist die Knochenszintigraphie. Diese Untersuchungen auf Metastasen werden Ausbreitungsdiagnostik genannt.
Lebenserwartung und Heilungschance bei Lungenkrebs
Die Prognose ist bei jeder Patientin und jedem Patienten individuell. Sie hängt von Stadium, Genotyp, Histologie, Geschlecht, Allgemeinzustand und eventuellen Komorbiditäten ab. Aufgrund der immer mehr und besser werdenden Therapiemöglichkeiten hat sich die Prognose für Lungenkrebs-Patientinnen und Patienten den letzten Jahren deutlich verbessert. Die relative 5-Jahres-Überlebensrate liegt bei Männern bei 15 Prozent und bei Frauen bei 20 Prozent. Je früher ein Lungenkarzinomen entdeckt wird, desto eher kann die Therapie starten und desto besser sind die Heilungschancen. In einem fortgeschrittenen Stadium kommt dagegen häufig eine palliative Therapie zum Einsatz.

Die Diagnose "Lungenkrebs" wirft vermutlich auch bei Ihnen viele Fragen auf – Fragen, die Sie im nächsten Beratungsgespräch stellen können. Damit Sie keine vergessen, notieren Sie diese am besten direkt. Hier finden Sie eine Checkliste mit Fragen, die auch für Sie interessant sein können. Sie können sich die Liste herunterladen und auch eigene Fragen ergänzen.