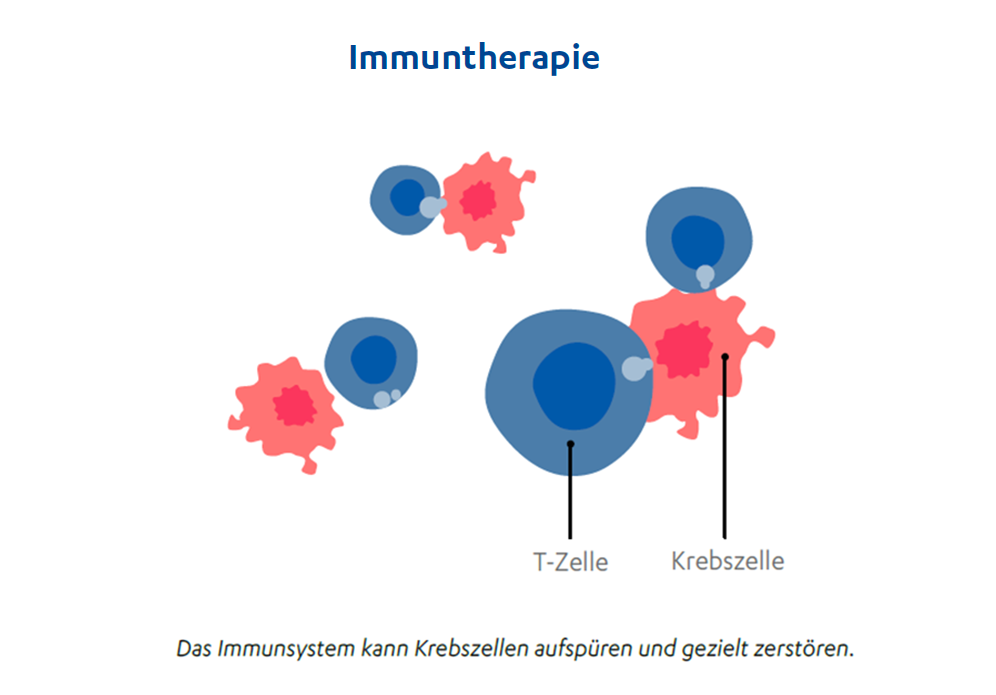
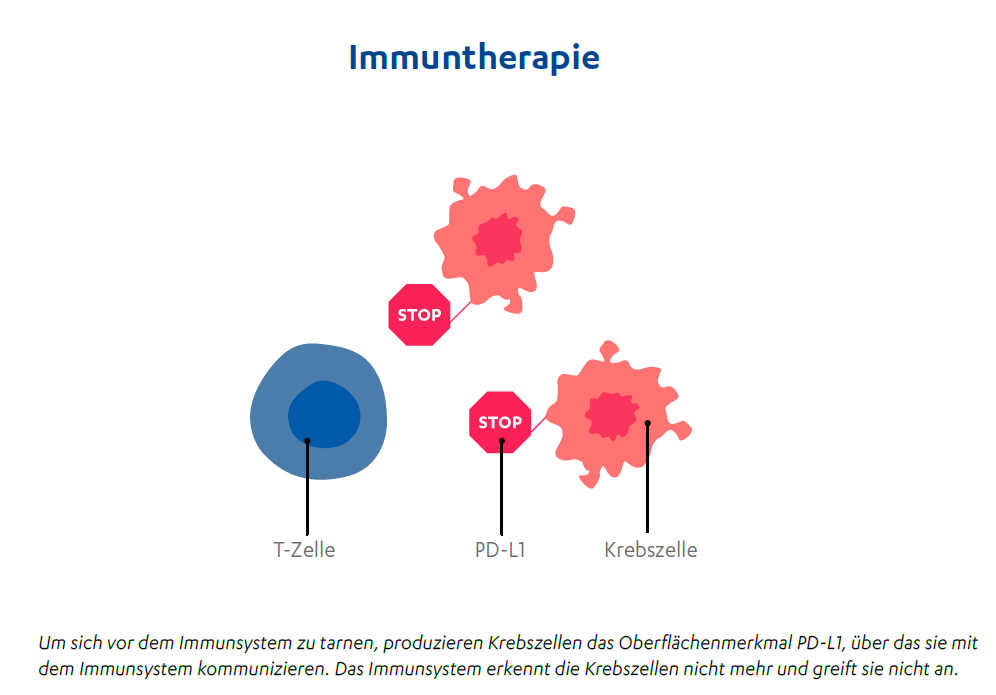
Die Immuntherapie ist eine zielgerichtete Behandlungsmethode, die das körpereigene Immunsystem dabei unterstützt, den Krebs zu bekämpfen. Das menschliche Immunsystem bildet die Körperpolizei und ist für die Abwehr von Krankheitserregern wie Viren und Bakterien zuständig. Es erkennt und beseitigt, aber auch alte oder krankhaft veränderte körpereigene Zellen wie beispielsweise Krebszellen. Einige Krebszellen können das Immunsystem aber austricksen, indem sie die Abwehrzellen „ausschalten“ und sich so vor dem Immunsystem verstecken. Sie nutzen bestimmte Merkmale auf ihrer Oberfläche, sogenannte Checkpoints, als einen Tarnumhang. Einer dieser Checkpoints ist beispielsweise PD-1/PD-L1. Über diese Checkpoints kommunizieren sie mit den Immunzellen und signalisieren dem Immunsystem, dass von ihnen keine Gefahr ausgeht und eine Abwehrreaktion nicht nötig ist. Die Folge: Die Immunzellen gehen daraufhin in eine Art Ruhezustand und erkennen die Krebszellen nicht mehr als Bedrohung. Die Tumorzellen werden nicht angegriffen und können sich ungestört teilen und der Tumor kann wachsen.
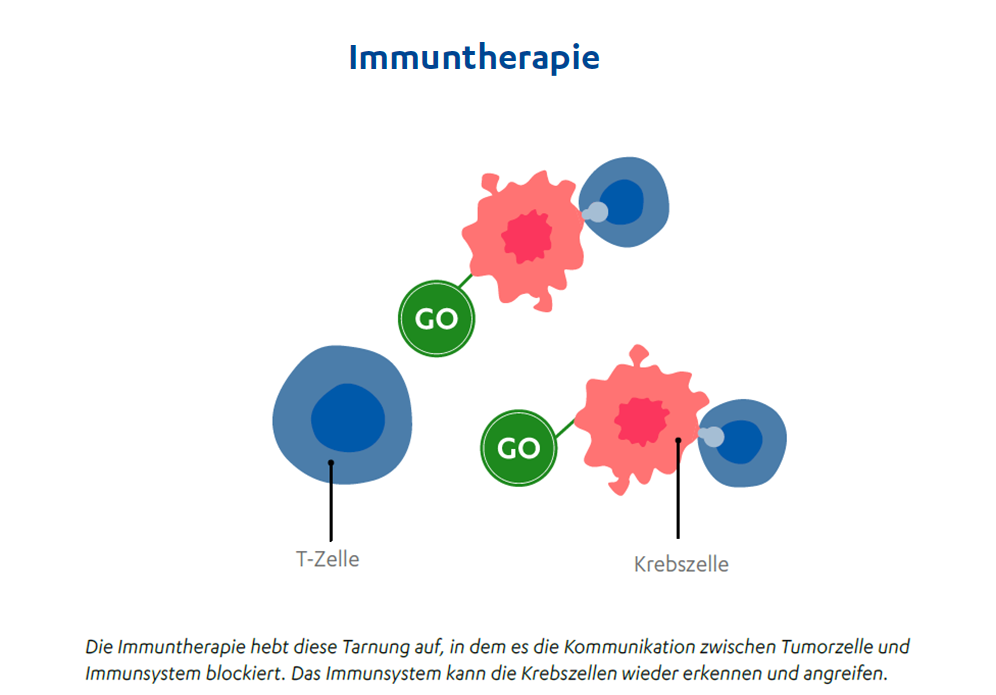
Doch wie umgeht die Immuntherapie diesen Tarnmechanismus? Sie sorgt für eine Reaktivierung der Körperpolizei bzw. der Immunzellen, damit diese ihre natürlichen Funktionen wieder aufnehmen und sich gegen den Tumor richten können. Dabei werden therapeutische Antikörper, in diesem Fall sogenannte Checkpoint-Hemmer, verwendet. Diese sind passgenau für verschiedene Oberflächenmerkmale auf den Krebszellen beziehungsweise den Immunzellen (T-Zellen) hergestellt. Die Antikörper binden zielgenau an die zu ihnen passenden Checkpoints auf den Zelloberflächen und blockieren sie. Die Immunzellen werden wieder „angeschaltet“, erkennen die Krebszellen wieder als bösartig und greifen sie an.26 Die Medikamente bei einer Immuntherapie greifen im Gegensatz zu beispielsweise einer Chemotherapie die Krebszellen nicht direkt an, sondern aktivieren die körpereignen Immunzellen zur Bekämpfung des Tumors. Vor Beginn ist jedoch eine immunhistologische Untersuchung zur Bestimmung des PD-(L)1-Status notwendig, um zu bestimmen, ob eine Immuntherapie überhaupt wirksam wäre.